 ��������
��������
�������ƣ���ʶ��ά�����Ը�-����-����Ƥ��֮���������ϵ�Ĺ���ЧӦ���������϶����ϲ�λ��������״����ϵͳ����ʱ���Ϳɳ���
��ʶ�ϰ�������ƿ���������
1.�����϶�����ˮƽ����״�ṹ�����������Ϸ��ų嶯��ά��Ƥ�ʵľ���״̬���������
��ʶ�ϰ���
2.������״�ṹ-����-����Ƥ�ʻ�·�ƻ���ɥʧ��ά��Ƥ���˷��Ե����г嶯������
��ʶ�ϰ���
3.�����²�����������������������ƻ��˼�����״�ṹ֮���γɵĻ�·������
��ʶ�ϰ���
���⣬�����л�ϰ���ȱѪ��ȱ��ʹȥ���������غϳɼ��ٻ�ֹͣ���Ӷ�ʹ��״�ṹ���ر������м���ϵͳ���ڵ�����֯����Ԫ���˷��Լ��Ƚ��ͣ�����
��ʶ�ϰ����������͵����ж����ر���
��л�����ж�(pH 7.O��6.5)��ʹ���������ṹ���ڵ���������֯��ͻ������ֹͣ����ʹ��״�����ṹ�����Ƥ�ʵĹ�����ϵɥʧ���Ӷ�����
��ʶ�ϰ�������������
���������������֢��
���������������������
��������Ҫ����֮һ��
����֯������л�ϰ�(��
��Ѫ��ʱ����֯��Դ��Ӧ����)�Լ��ж�(���л��ס�������������)����Ӱ�������������״����ϵͳ�Ĺ��ܣ�����
��ʶ�ϰ�������ʱ������
������
��������¿ɰ鷢һЩ����Ĺ����ϰ�������������Ե������ü�ͨ�����ܷ����ϰ���ͫ�״�С����Ӧ�����Լ��˶���Ϊ�ı仯������
��ʶ�ϰ�ʱ��������ϵͳ���ܻ�ı仯��һ���̶��Ͽɴ��Ե�ͼ�Ϸ�ӳ������
 �ٴ�����
�ٴ�����
�ٴ����֣�
1.���� Ϊȷ��
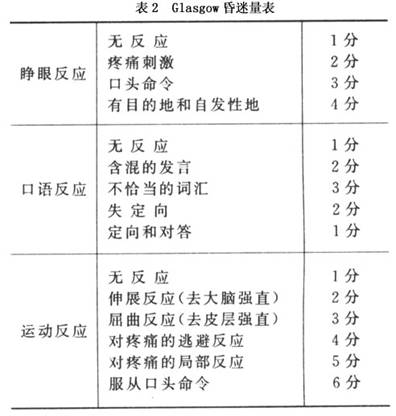
��ʶ�ϰ��ij̶ȣ�1974��Teasdale��Jennelt�ƶ���Glasgow
��������(Glasgow��s Coma Scale��GCS)�������������2��
������߷���15�֣���ͷ���3�֣��������ߣ���ʶ״̬Խ�ã����������У��Ƚ�ʵ�ã��������˷�Ӧ�ٶۣ����õͷ֡�
(1)dz
����(��ƻ�˯)״̬��������ʶ���ز������������̼����κ�������Ӧ��������ʹ�̼�ʱ���з�����Ӧ����ʱ�ᷢ�����첻��ġ���Ŀ�ĵĺ��У����κ�˼ά���ݣ������Ŀ��˯��״�������α仯�����ԡ����ʡ����硢��Ĥ���Ըɷ�������ڡ�
(2)
����״̬����ʶ���ز������������̼���Ӧ����ʹ�̼�Ҳ�������������Ӧ����˼ά���ݣ������У����ʺͿ��Է���ٶۣ��췴��������������ֲ������䡣
(3)��
����״̬�������ص�
��ʶ�ϰ���һ�з�������췴����Ըɷ������ʧ�����������£���ʱ��������Ҳ��ʧ�������˳���ȥ���Ի�ȥƤ�ʷ�����
�����Լ�Ĭ֢(����
����)��Ϊ���ԡ������¡����Ըɡ�����Ƥ�ʿ۴��ػ����������ˣ����������ܱ��棬��������ʱת�����������Ķ�����Ͷ��Ӿ��̼���˲Ŀ������ڣ�����ʹ���̼��ķ�Ӧ���ٶۣ����ܽ�����֫��ķ������䡣���ԣ�������������˼�룬��˯ʱ�䳤���г����������ϰ�������Ϊһ��ֲ����״̬��
��ȥƤ��״̬������˫�۳����ţ���֫��ȥƤ��ǿֱ(����֫��ؽڡ���ؽں�ָ�ؽ�����������ֱ֫�죬����������������)����Ĥ���䡢�������̼������䣬���ʷ�����д��ڣ���ʹ���̼����沿������ӱܷ�������������������˯���ѷ�Ӧ��Ҳ��һ��ֲ����״̬�����䲿λΪ�������Ƥ�ʵĹ㷺����ʵ���ɢ�������¡�
 ʵ���Ҽ��
ʵ���Ҽ��
ʵ���Ҽ�飺
1.Ѫ����
(1)��ϸ��������Ӧ������֢����Ⱦ����ˮ������Ӧ�����������Ҫ����ѪҺ����Ƣ���ܿ�����
(2)
Ѫ�쵰����������ƶѪ�����ڳ�Ѫ��Ӧ����
2.��
(1)�����ף����к졢��ϸ��������Ӧ��������֢��
(2)������������(��)��
��ԭ��1��20(��)����ʾ�и���
(3)
������ͪ�����Լ���Ϊ�����Ѫ�ǻ��ԣ�����֢ͪ�����ж��ȡ�
3.�ೣ��
(1)���죺��к����Ϊ�ж���������Ӧ����㾵�죬��Ҫʱ�೦���ָ��飬��ȡ���걾��
(2)DZѪ���飬���кڱ�����ڳ�Ѫ���������DZѪ���顣
4.�Լ�Һ��� ����Ϊ������ϵͳ�����߾�Ӧ���Լ�Һ��顣
(1)ѹ������ʾ��ѹ���ߡ�
(2)���������(���ס��ǡ��Ȼ���)��飬���ۻ���Ѫ���Լ�Һ�������ų����̴������£�Ӧ�����ڳ�Ѫ���Լ�Һ����������ٴ���ƫ̱��Ӧ������ȱѪ����Ѫ�ܲ���
�Լ�Һѹ���߶��������������ߣ��������ж��Ի��л���Բ����Լ�Һ�а�ϸ�����࣬����ʾ��Ⱦ�Ի����Լ������Լ�Һϸ���������������ߣ������Ϊ�������������ʼ������Ⱦ�Զ�����ס�
(3)������飺���ǻ�ŧ����Ĥ���Լ�Һ������Ӧ������ȾɫͿƬ��ϸ������������ҩ���ⶨ�����ɽ������Ĥ����Ӧ����ĤͿƬ����Ⱦɫ����������(PCR)�ҽ�˸˾��������������Ĥ���ߣ�Ӧ���ij�����ī֭ȾɫͿƬ����������⣬�Լ�Һ�п�������������������ס�÷����Ӧ���������ʼ�飬�����ϸ����顣
5.Ż������ ������ҩ������ж�������Ż����Ӧ����������ԵĶ������������Ż����Ӧ��θ�ܳ�ȡθ�������顣
6.����ѡ���Լ�� �����л����ж��ߣ�Ӧ��Ѫ
������ø���ԣ������������ߣ�Ӧ��Ѫ�ǡ�
���ص���
������̼�������Ѫ�������Լ�Ѫ�ء��ƺ��Ȼ����Ϊ��֢��Ӧ��
���ص���������
������̼�������Ѫ�ء��ơ��Ƽ��Ȼ����Ϊ�����Բ���Ӧ��
Ѫ�����ι��ܣ���Ϊ�����Բ���Ӧ��Ѫ����������pHֵ���������ಡ��Ӧ���ĵ�ͼ�������Ķ�ͼ���ĵ�ʾ�����
 �������
�������
������ϣ������Ƿ�
����������ò��
������״̬�����
1.��������״̬ ������ǿ�Ҿ���̼����˺��
�֢������Ϊ���Բ���Դ̼�����Ӧ��˫�۽��գ��ƿ���������������ת�������߲����쳣��ϵͳ���������ʹ��Ⱥ����������������ƿ�����Ч��
2.������ľ�� ���߲����������ʳ��������㣬��ǿ�Ҵ̼�����Ӧ��ʵ�����ܸ�֪��Χ���ﲢ��
��ʶ�ϰ����Ըɷ��������������
�������֢����ɼ���
�֢����Ӧ�Ծ���
3.�����ۺ��� ��Ҫ�����Ÿ�������Բ��䣬�Ի�����������������߳����в��������˶��⣬������̱֫������˵�������ʣ�����ȱ���������������ԺͶ��������������ۻ��۴�ֱ�˶�ʾ�⣬˵����ʶ���ѡ�
 ����
����
���ƣ�
1.���ﴦ��ԭ�� �����߰������������豸���ز�����ڣ��Ա����ܹ۲죬�������ƣ�ӦŬ������ά�����������������Լ��������Ľ�һ�����������ܵļ�飬�Ծ��������ȥ������
2.��֢����
(1)���ֺ�����ͨ����Ӧ��������ʺ��������������裬��������ȥ�����ά�������ͨ�����������ܣ�����(�ñǹܻ�����)����ʱ���ÿ��ʲ�ͨ�����ɱ����ʲ����š��ڱ�Ҫʱ������������ͨ����������������������������ֹͣ�����˹���������(��ͨ����)��
�����ȹ����У�Ӧ������Ѫ��������һ������ѹ���ٸ���1O.67kPa(80mmHg)��
������̼��ѹ��4��4.67kPa(30��35mmHg)���ҡ���֤����
��������Ҫ�����ڱ����Ժ�������ȱ����ɽ�һ����
(2)ά��ѭ�����ԵĹ�עѹ��Ӧ������Һ������Ѫ���������ٸ�ҩ;����Ӧ�õ���Ѫ������ҩ���Ѫѹ�½�Ҫ��ʱ���Ͱ���
���ǰ�(
������)ҩ��ѪѹӦ��ά����10.67kPa(80mmHg)���ϡ�ע������ܣ�������������ʧ������˥������ͣ����Ӧ����Ӧ������
(3)����
����������������ʡ����ȼ���ѹʧ�⣺����������֢����Ѫѹ������ʼ����ʧ����Ӧ��Ѫ��顣����
�������Ը���Ϊ����һ����ɼ�����ˮ�ף���һ����ɾ�����Ѫ��״̬��������Ϊ�����Է�֢ͪ�����Բ��ˣ�Ӧȷ��Ѫ�ǽ��������
������������ʡ����Ⱥ���ѹ�����ֲ�ƽ��״̬������������ɽ�һ�����ر��Ƕ��ĺ��ԣ���˱����ӻ��������Ծ�����
(4)��ˮ�Ʒ���������ѹ���������Լ���ˮ���ߣ�Ӧ����Ӧ����ˮ�������������Խ�����ѹ��ͨ����20%��¶����25%ɽ�洼250��500ml���پ��λ���ע���ϲ��Ĺ��ܲ�ȫ�߶��������(����)�������������ˮ�����鿼�Ƕ��ھ��ε������ɣ��������ƿ�4��6h�ظ�1�Ρ�
(5)���Ƴ鴤��������״̬�����ں�����ͣȱ�������������ʱ��뼴ʱ��������ѡ������(����)10��20mg(��ע)���鴤ֹͣ���پ��α���Ӣ0.5��1g��4��6h���ظ���
(6)���Ƹ�Ⱦ�����Ƹ��ȣ�Ӧ���ٲ����Ⱦ��λ����ȷ�²������������ӣ�Ѫ���㡢�˿ڷ�����Լ�Һ��������Ҫʱ��ⲡ�����������������˾���飬�ڲ�ԭδ��ȷǰ��ѡ��������أ����¿ɲ��������������ñ��죬����ñ����ʹ���˹������Ʒ���
(7)���п������˿��ߣ�Ӧ����ֹѪ��������ϣ�������Ӧע�����������Ѫ��
(8)�Է����ж�������ϴθ��������ϴθҺ�ͼ졣����ȷΪ�ж�����������Ӧ������ѪҺ�������ơ�
(9)��ǿ��������ֹ����֢��
��ȡ����λ��ͷƫһ�������λ�������ڿڱǷ�����������
�ڱ��ִ���ƽ������࣬ÿ2��4Сʱ����1�Σ���ͻ����ѹ����������Ȧ����棬�ʵ���Ħ��
�۷�ֹ�����������̵�����ֺ�������ࡣ
��ע���ǻ��ࡣ
�ݱ��ʱ��ϴ���÷ŵ�����ߣ�Ӧ���ڳ�ϴ���ף���������ܡ�
�����ڳ��ȶ��ڽ�ʳ���農����Һ�������������ȶ������������ιʳ�����������ѻ����ߣ��ɷű��ǹܣ���ʳ����ʳΪ��������������һ���������ߵ��ס���ά���ؼ�������Ԫ�ص���ʳ��
4.�������� ȥ��������ֹ����ļ�����չ�����Ƶĸ������Ի���ԭ������ȷ�ߣ���ӦѸ�ٸ�����Ч�IJ������ơ�����ռλ���䣬����������ʱ��Ӧ���翪������ȡ��������ժ���������껼������߿ɲ���X�ߵ�����ժ�������ֲ�ԭ(ϸ�����������������)�������Ĥ�ף�Ӧѡ�����еĿ����ص�ҩ������ж�Ӧ��ʱ��ȡ��Ч������������ⶾ��ʩ������ԭ�����µĺ�����ѭ���ϰ���ȱ������л���ҵ�ȫ���Լ��������跨�������õ��ķι��ܣ����Ƽ���ȱѪ��ȱ��״̬�ʹ�л���ܣ����е�Ѫ����������ע�����ǣ�������ͪ�ж���Ӧ�����ȵ��غͲ�Һ����Ϊ�����������ٻ��ڷ��ڼ���������������Եز�����Ч���ơ�



 ���в�ѧ
���в�ѧ
 ����
����

 ��������
��������
 �ٴ�����
�ٴ�����
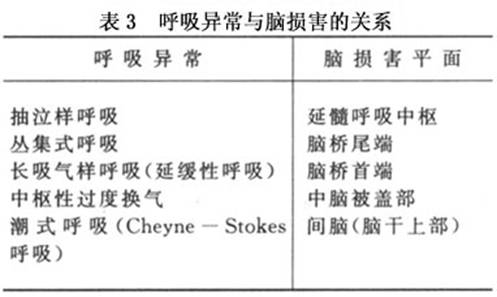
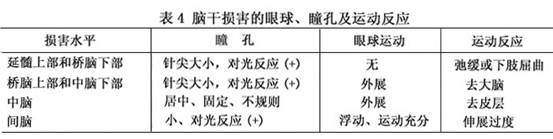
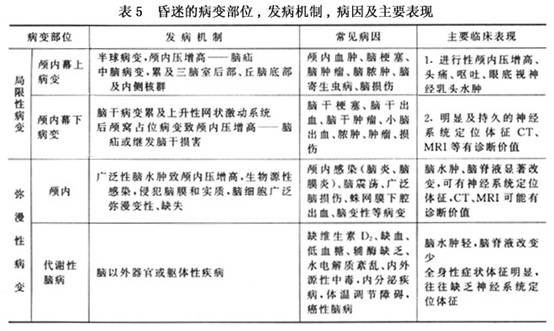
 ʵ���Ҽ��
ʵ���Ҽ��
 �����������
�����������
 ���
���
 �������
�������
 ����
����
 Ԥ��
Ԥ��